脳卒中外来Stroke
脳卒中とは
脳卒中とは、突然に脳に障害が起こることを表す言葉です。その原因は脳梗塞、脳出血、くも膜下出血の三つがほとんどです。脳梗塞はさらに、脳血栓と脳塞栓に分けられます。
脳の血管が切れる脳卒中
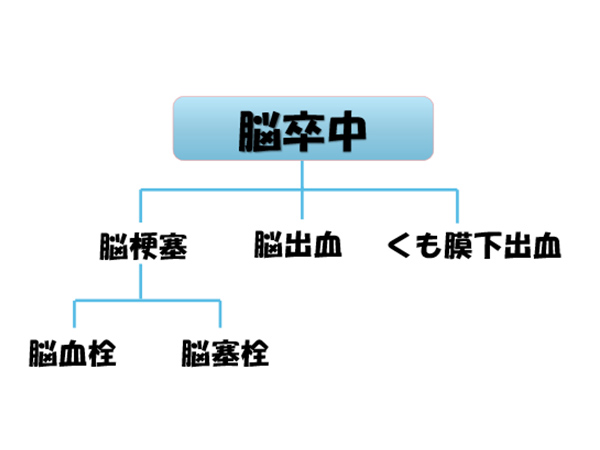
脳の血管が切れる脳卒中には脳出血とくも膜下出血の二つがあります。どちらも脳の血管が破れて出血が起こりますが、破れる血管の場所が違います。
脳出血
脳出血は、脳の中にある細い血管が傷んで破れます。そのため脳の中に出血を起こします。脳の中の細い血管が傷む原因は高血圧と老化がほとんどです。高血圧が長く続くと、その圧のため血管が変性して壊れてきますし、老化によっても細い血管がもろくなって変性して壊れてきます。
くも膜下出血
くも膜下出血は、脳の外にある比較的太い血管の一部がふくらんでしまった動脈瘤が原因になります。動脈瘤とは文字通り動脈にできたコブのことです。この動脈瘤が、あるとき突然やぶれて、血液が一気に脳の表面に広がります。これがくも膜下出血です。くも膜下出血の原因である動脈瘤ができる大きな原因は遺伝、高血圧、喫煙です。
このように出血を起こす脳卒中を予防するために、高血圧を早くから治療すること、禁煙をすることがとても大切です。どのような症状のときに脳の出血を疑うべきでしょう。
痛みを感じる神経は脳の中にはなくて、脳の表面にあります。ですから脳出血は痛みがない場合も多く、突然麻痺や意識障害などがおこります。 これに対して、くも膜下出血は痛み神経のある脳の表面に出血が一気に広がるため、殴られたような突然の頭痛で発症することが特徴です。突然の頭痛を感じたときは、くも膜下出血の可能性を考えて、できるだけ早い医療機関の受診が必要です。
脳の血管が詰まる脳卒中
脳の血管が詰まる脳卒中は脳梗塞といいます。 梗塞という言葉は、心筋梗塞でも使われるように、血管が詰まって組織が壊れることを指しています。脳梗塞の症状は麻痺やしびれ、呂律不良やめまい、認知症状、意識障害とさまざまです。頭痛などを伴うことはむしろ少なく、これらの症状が突然現れた時に疑われます。
脳梗塞は、血管の詰まり方の違いによって、脳血栓と、脳塞栓とに分かれます。
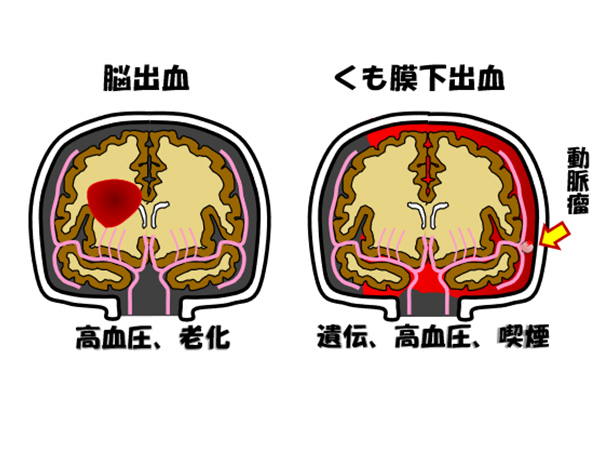
脳血栓
脳血栓は動脈硬化によって脳の血管がつまり、その先が虚血となって脳が死んでしまう状態です。
動脈硬化が原因ですので、動脈硬化を起こす状態、つまり高血圧、高脂血症、糖尿病、肥満、喫煙といった、生活習慣病すべてが原因となります。脳血栓の予防にはなによりも生活習慣病を予防・治療することが大切です。
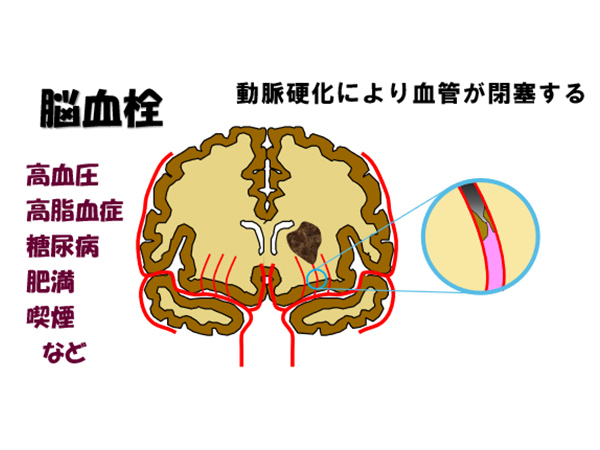
脳塞栓
脳塞栓は脳血栓とは全然違う原因でおこります。これは不整脈などの心臓の異常が原因となる脳梗塞です。
特に多いのは心房細動という脈がまったくばらばらになる不整脈です。この不整脈がおきると心臓はちゃんとした収縮ができず、中で血液がよどんでしまい固まりやすくなります。ここでできた血液の塊があるとき心臓から飛び出して、運悪く脳の血管を詰まらせてしまうのです。この怖い心房細動は生活習慣病がなくても起こる不整脈で、脈が不規則でばらばらになります。
男性に多く、70歳以上では2~3%もの人がもっています。しかし不整脈にありがちな動悸などの症状がない人が多く、自分が心房細動であることを知らないでいる人も多いです。
脳塞栓にならないようにするためには、心房細動がないか心電図などでときどきチェックをして、もし心房細動があれば脳塞栓の予防薬を飲むことが必要です。
脳卒中の予防
脳卒中の予防は、「生活習慣病の予防と治療」すなわち「高血圧・糖尿病・脂質異常症・肥満の、食事療法・運動療法・薬物療法」の一言につきますが、それだけではありません。
それぞれの脳卒中で注意すべき点をあげてみましょう。
クモ膜下出血の予防
原因は遺伝、高血圧、喫煙です。
ですから血圧はきちんと厳格に正常にしましょう。喫煙はもちろんだめです。
残念ながら、遺伝については自分でどうにかできるものではありません。定期的に脳の検査を受けてクモ膜下出血の原因になりそうな動脈瘤などがないかチェックすることが最大の予防法です。脳の検査で最も容易かつ有効なのはMRI・MRAです。遺伝などのリスクのある方でMRIで脳動脈瘤がなかった場合、それでも3年に1度くらいは定期的にMRIの検査を受けて新たな脳動脈瘤がないかチェックすることをおすすめします。
動脈瘤がみつかった場合どうしたらいいのでしょう。まるで時限爆弾をかかえるような不安な気分になってしまいます。ところがMRIなどで動脈瘤がみつかることは稀なことではありません。脳ドックの研究では、成人のおよそ3%ものひとに脳動脈瘤が見つかります。このたくさんのひとのなかで、破裂してクモ膜下出血を起こすことはむしろ稀なのです。しかし破裂しやすい脳動脈瘤と破裂しにくい脳動脈瘤があります。それは脳動脈瘤の大きさ、場所、形、などによって大きく変わってきます。一般には、直径5mm以上の動脈瘤がみられたら要注意です。手術をするか否かついては、年齢や状態なども考慮して検討してゆくことになります。
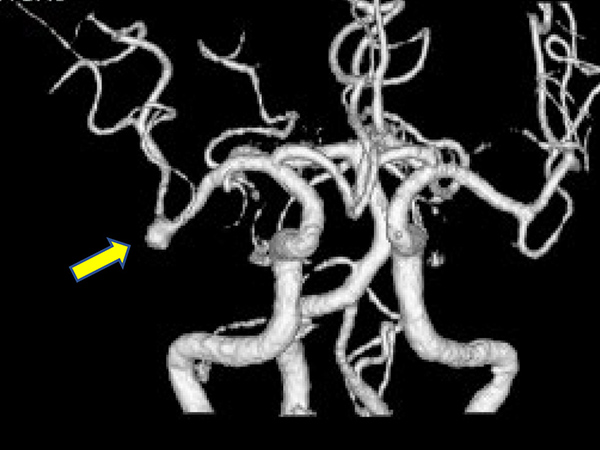
MRIでみられる脳動脈瘤
脳出血の予防
脳出血は高血圧によるものと、老化によるもの(アミロイドアンギオパチーと呼ばれます)があります。脳出血を起こしやすいかどうかは、MRIで調べることができます。脳出血を起こしやすい人はすでにごく小さな脳出血(微小出血)が脳の中にみられます。微小出血がみられることは珍しいことではありませんが、多発しているときは脳出血の危険性ありと考えて注意が必要です。脳出血の予防の意味でも、高血圧のある人などは、脳ドックを受けてみることが有用です。
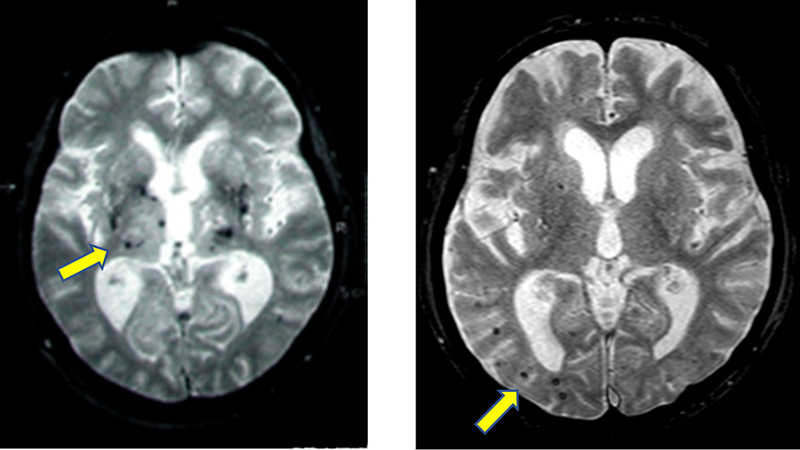
MRIでみられる微小出血(黒い小さな点)
高血圧による出血は脳の中心部に多く(左)、アミロイドアンギオパチーによる出血は脳の周辺部にみられる(右)
脳梗塞の予防
脳血栓の予防は生活習慣病の予防がまず必要です。しかし一度でも脳梗塞を起こした場合は脳血栓の予防薬(抗血小板剤)を内服することでさらに予防に役立ちます。これは潜在性脳梗塞(症状がなく、たまたま検査で見つかった隠れ脳梗塞)がみつかったときも必要です。リスクの高い方(生活習慣病を長期にわたって放置していたなど)は脳のMRIでそのようなものがないか、脳動脈が細く危険な状態になっていないか、検査を受けてみてもよいでしょう。そうすることでより脳梗塞のさらなる予防に役立ちます。
脳塞栓の予防は前に記した通りです。とにかく心房細動という不整脈に気をつけること、この不整脈をみつけたら脳塞栓予防薬を飲むことです。不整脈をみつけることが予防の第一歩になりますので、かかりつけ医にお願いしたり健診を受けるなどして定期的に心電図をチェックしておきましょう。心房細動は自分でチェックすることもできます。血圧を測るときなどに脈がばらばらになっていないか、また手首の脈を自分で触れてばらばらになっていないか、ときどきチェックしてみるのもよいでしょう。
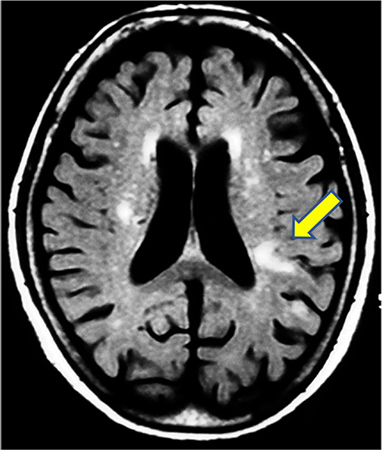
脳梗塞(白い部分)
